3. Tipos de urticaria
La urticaria espontánea es el tipo más común de la urticaria. Una de cada cuatro personas desarrolla una urticaria espontánea a lo largo de su vida. Este tipo de urticaria se caracteriza por una aparición inesperada de las molestias, es decir que los síntomas (ronchas, prurito e hinchazones profundas), en general, no pueden ser provocados de forma controlada, no pudiendo tampoco decir a primera vista cuáles son los desencadenantes y las causas de su aparición. En la mayoría de los casos una urticaria espontánea tiene una duración de sólo pocos días o semanas denominándola entonces urticaria aguda espontánea. Sin embargo, en un 10% de los pacientes, cómo máximo, que desarrollan una urticaria aguda espontánea las molestias duran más de 6 semanas. En este caso se habla de una urticaria crónica espontánea.
3.1.1 Urticaria aguda espontánea
Frank Siebenhaar
La urticaria aguda espontánea se desarrolla presentando durante pocos días o semanas los síntomas y las molestias inconfundibles de esta enfermedad. En la mayoría de los casos el cuadro clínico aparece en el plazo de horas o pocos días para a continuación desaparecer lentamente. A menudo la causa no está clara pudiendo, no obstante, presumir en muchos casos el desencadenante para la aparición de las molestias, p. ej. una infección y/o la toma de un analgésico u otros medicamentos (también de tales que anteriormente habían sido bien tolerados).
La mayoría de los casos (> 90%) de una urticaria aguda espontánea tienen una duración de sólo pocos días o semanas y se dejan controlar con buen éxito con tratamientos terapéuticos. El tratamiento de la urticaria aguda espontánea consiste en primer lugar en la supresión de las molestias no siendo generalmente ni necesario ni razonable entablar una búsqueda intensa para encontrar la causa. Si existe la sospecha de que la urticaria se deba a una alergia, p. ej. a ciertos alimentos, puede tener sentido realizar un análisis alergológico. Lo importante es identificar posibles complicaciones (disnea, disfagia) y comenzar con su tratamiento, así como evitar en el futuro posibles desencadenantes si es que se conocen.
Molestias
Los síntomas característicos de una urticaria aguda espontánea son eritemas, ronchas y/o angioedemas, o sea las molestias típicas de la urticaria. Las ronchas pican mucho pudiendo a veces también arder y sentirse dolores en la piel (Figura 9).
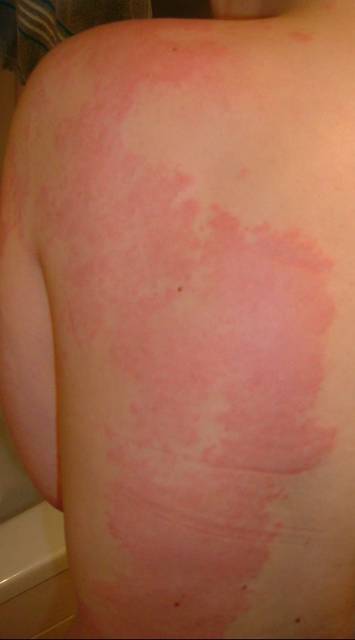
Figura 9: Ronchas de gran extensión de la urticaria espontánea (Fuente: www.urtikaria.net)
Mientras que las ronchas aparecen en todas las zonas del cuerpo, los angioedemas (hinchazones profundas) se inician frecuentemente en la cara, las manos y los pies, o en los genitales. A lo largo de un ataque grave de urticaria aguda espontánea puede aumentar la temperatura corporal, siendo acompañado este aumento de dolores de cabeza, diarrea, disnea, disfagia, dolores en las articulaciones, fatiga y laxitud. A menudo no es posible distinguir si estas molestias se deben a la urticaria misma o a una infección subyacente.
Desencadenantes y causas
Las causas más frecuentes de una urticaria aguda espontánea son las infecciones (p. ej. de las vías respiratorias), la intolerancia a los medicamentos (p. ej. al ácido acetilsalicílico que se encuentra, entre otras, en la Aspirina® y en Thomapyrin®) y las alergias/intolerancias a los alimentos. En cambio, los jabones de lavar ropa o productos de higiene corporal como champús, cremas o geles de ducha casi nunca desencadenan una urticaria. Medicamentos que provocan más frecuentemente una urticaria son los
- analgésicos con efecto antipirético (ácido acetilsalicílico = AAS, diclofenaco, ibuprofeno)
- antibióticos (penicilina, cefalosporina).
En un principio casi todos los medicamentos pueden ocasionar una urticaria aguda espontánea. En este contexto, un indicio importante es el corto tiempo transcurrido desde la primera toma del medicamento hasta el comienzo de las molestias producidas por la urticaria. El diagnóstico de una alergia a ciertos medicamentos deberá ser establecido con precaución puesto que ello significa que el paciente en el futuro no debería recibir el medicamento en cuestión.
Análisis
En general, no es necesario proceder a análisis más detallados o hasta la realización de una búsqueda intensa para encontrar los desencadenantes y las causas de una urticaria aguda espontánea. Primero que en muchos casos las causas son evidentes, p. ej. cuando la urticaria se produce en el marco de una infección de las vías respiratorias superiores (”gripe“, “resfrío“), o tras la toma de un medicamento (p. ej. Aspirina®). Segundo que la urticaria aguda espontánea casi siempre desaparece dentro de pocos días a semanas. Se aconseja realizar un análisis más detallado sólo si existe la sospecha de que se pudiera diagnosticar una verdadera reacción alérgica, o si se presumen otras enfermedades graves subyacentes.
Tratamiento
Afortunadamente, las molestias de la urticaria aguda suelen tardar sólo pocos días hasta desaparecer por sí solas. Por consiguiente, este tipo de urticaria recibe un tratamiento sintomático, es decir que la aparición de ronchas, prurito y/o angioedemas se suprime con medicamentos, los así llamados antihistamínicos (también antialérgicos) pudiendo ser necesario aumentar su dósis durante pocos días o semanas. Para el tratamiento es necesario tomar los antihístaminicos regularmente, o sea diariamente y no sólo en caso de necesidad. Cuando una urticaria aguda espontánea resulta ser grave y va acompañada de p. ej. angioedemas, disnea o disfagia el paciente deberá tomar medicamentos adicionales (como p. ej. preparados de cortisona). Los productos terapéuticos de aplicación local son poco efectivos. Por supuesto que el paciente deberá evitar en el futuro los agentes desencadenantes sospechosos de provocar la urticaria, siempre y cuando ello sea posible.
3.1.2 Urticaria crónica espontánea
Karoline Krause
Molestias
En cuanto los síntomas de una urticaria espontánea duren más de 6 semanas se habla de una urticaria crónica espontánea. Entonces empieza a disminuir la probabilidad de que la enfermedad desaparezca al cabo de poco tiempo. La urticaria de este tipo con una aparición diaria, semanal o de un intervalo más largo de las ronchas y/o los angioedemas puede durar años (a veces décadas), y frecuentemente no se puede soportar sin tomar regularmente medicamentos para su alivio. La urticara crónica espontánea tiene una multitud de causas.
Desencadenantes y causas
En los casos de urticaria crónica espontánea con larga duración que resultan ser graves y resistentes a una terapia es recomendable emprender una búsqueda intensa para identificar los desencadenantes y las causas y poder (si es posible) eliminarlos. Hay muchas causas y muchos desencadenantes diferentes que pueden ocasionar la urticaria, y esto se debe a que existe una gran multitud de factores que pueden activar los mastocitos. Estos factores desencadenantes se pueden dividir en 3 subgrupos:
- Urticaria autorreactiva: intolerancia a las sustancias endógenas
- Urticaria por infecciones: reacción a un foco de infección o inflamación crónica que no debería producir ningunas molestias aparte de la urticaria, p. ej. en el aparato digestivo
- Urticaria por intolerancias: hipersensibilidad a los componentes de los alimentos, como p. ej. colorantes, aromatizantes, conservantes y alimentos ricos en histamina o liberadores de histamina. Estas sustancias también se encuentran en los alimentos totalmente naturales.
También los medicamentos pueden provocar tales reacciones de intolerancia, como p. ej. el ácido acetilsalicílico que, entre otras, se encuentra en la Aspirina® y Thomapyrin®, pero también otros analgésicos y los medicamentos contra molestias completamente diferentes.
Casi dos tercios de la totalidad de los casos de urticaria crónica espontánea se dejan relacionar con uno de los grupos arriba detallados. Muy raramente existen otras causas de la urticaria crónica espontánea, como p. ej. alergias a alimentos. Para aproximadamente un tercio de los pacientes no es posible definir la causa subyacente, a pesar de los análisis profundos al respecto.
Análisis
El primer paso siempre deberá ser comprobar si se trata realmente de una urticaria crónica espontánea para a continuación evaluar el grado de gravedad de la enfermedad y definir hasta qué nivel se ve disminuida la calidad de vida del paciente. Además, mediante unos análisis de sangre deberá ser constatado si exiten indicaciones para una inflamación grave. Si se trata de una urticaria crónica espontánea con larga duración que resulta ser grave y resistente a una terapia, es recomendable buscar sus causas, es decir comprobar si puede ser relacionada con una urticaria autorreactiva, urticaria por infecciones o urticaria por intolerancias.
Una urticaria autorreactiva puede ser diagnosticada de manera sencilla, rápida y segura aplicando el test ASST, también llamado test con suero autólogo. Para ello, se realiza una toma de sangre total para extraer el suero que a continuación se le inyecta al paciente por inyección intradérmica como si fuera una prueba de alergia. Si en el mismo lugar se forma una roncha, esto significa que el paciente reacciona con una “alergia” a su propio suero.
Sobre todo las infecciones del aparato digestivo producidas por la bacteria Helicobacter pylori, así como las de oído, nariz y garganta o las de raíces dentales son con mayor frecuencia responsables de una urticaria por infecciones. El diagnóstico de una urticaria por infecciones se concentra en la búsqueda de infecciones en estas áreas.
El diagnóstico de una urticaria por intolerancias se lleva a cabo a base de una dieta especial durante 4 semanas que hace que los pacientes que sufren de urticaria por intolerancias se sienten mucho mejor; hasta pueden desaparecer sus molestias. Si se trata de esta forma de intolerancia a los alimentos no tiene sentido realizar pruebas de alergia.
Tratamiento
El objetivo del tratamiento de la urticaria crónica espontánea es conseguir que los pacientes no tengan más molestias. A ser posible, la meta debería ser la curación de la urticaria crónica espontánea, es decir la eliminación de la causa subyacente. En consecuencia, al tratarse de una urticaria por infecciones debería ser eliminado el foco de infección, y en el caso de urticaria por intolerancias habría que evitar las sustancias desencadenantes de la urticaria. Si una así llamda terapia curativa no resulta ser posible o necesaria se aplican procedimientos de tratamiento sintómatico. La directriz internacional de urticaria crónica recomienda un esquema terapéutico en tres fases. La terapia base consiste en la toma de antihistamínicos que no producen fatiga que son los antihistamínicos de la segunda generación. En caso de no conseguir que el paciente esté sin molestias deberá ser administrada una mayor dosis del antihistamínico. Si el paciente sigue con molestias, deberá administrarse omalizumab (anticuerpos contra inmunoglobulina E). Como alternativa se puede medicar ciclosporina A, un fármaco inmunosupresor que suprime la respuesta inmunitaria del cuerpo, o montelukast, un antagonista de los receptores de los leucotrienos con efecto antiinflamatorio. Se desaconseja explícitamente la medicación de cortisona en forma de comprimidos o inyecciones como terapia continua. Sólo en el caso de ataques fuertes puede aplicarse cortisona durante unos pocos días, como terapia de breve duración. En cambio, la cortisona administrada en forma de ungüentos o cremas no tiene efecto en el tratamiento de la urticaria. Se desaconseja explícitamente su aplicación. Las recomendaciones de tratamiento que propone la directriz se basan sobre una evaluación estrictamente científica de los resultados de los estudios clínicos, por lo que no se toman en cuenta tratamientos experimentales. No obstante, muchos médicos han tenido buenas experiencias con algún tratamiento alternativo, p. ej. recurriendo en la terapia a la propia sangre. En general, debe prestarse mucha atención si se opta por los métodos alternativos de curación. Con demasiada frecuencia se ofrecen a precios muy elevados formas de tratamiento sin ningún efecto que hasta resultan ser peligrosas. En casos graves de urticaria crónica espontánea, p. ej. si aparecen hinchazones en las mucosas con disfagia y disnea, se recomienda llevar siempre consigo un set de emergencia para poder controlar los graves ataques de urticaria. Estos sets de emergencia suelen contener un preparado de cortisona de efecto rápido así como un antihistamínico.
Este grupo incluye los tipos de urticaria que se caracterizan por la aparición de prurito, ronchas y/o angioedemas sólo en combinación con ciertos estímulos, constituyendo la urticaria física el mayor subgrupo de la urticaria inducible. En el caso de urticaria física son las fuerzas físicas como roce o frote, frío, calor, presión y luz los desencadenantes de las molestias. Todos los tipos de urticaria inducible pueden ocurrir como enfermedad aislada, en combinación con otro u otros tipos de urticaria inducible, pero también en los pacientes que padecen urticaria crónica espontánea.
3.2.1 Dermografismo sintómatico / Urticaria facticia
Nicole Schoepke
El dermografismo sintomático, a menudo también urticaria facticia, es un tipo de urticartia física inducible que representa el subgrupo más común de la urticaria física. Muchas veces se produce en combinación con otros tipos de urticaria. El estímulo desencadenante de la piel que pica y/o arde y las ronchas que brotan linealmente son las fuerzas que se producen al ser la piel sometida al cizallamiento mecánico, como p. ej. al frotarla, rascarla o fregarla (Figuras 10, 11).
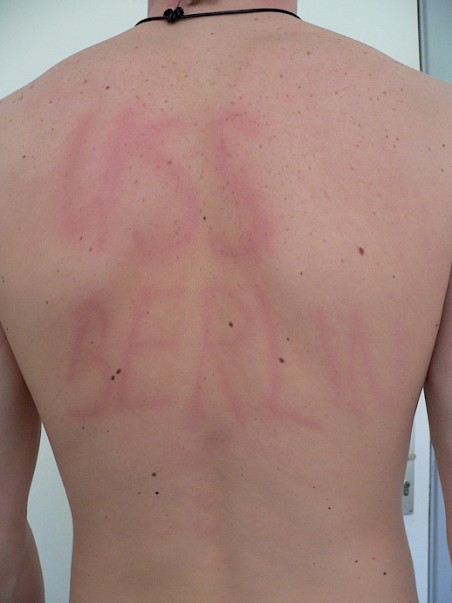
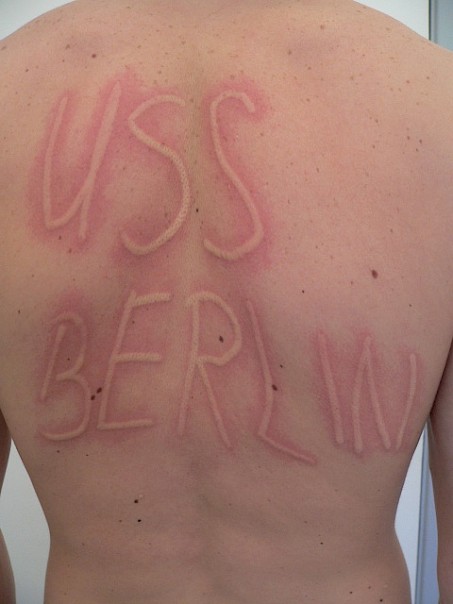
Figuras 10 a y b: Dermografismo sintomático (Urticaria facticia). Pocos minutos después de “escribir“ aparece el texto en la piel en forma de roncha. Figura a: directamente después de “escribir”, figura b: 5 minutos después (Fuente: Centro de Alergia de la Charité)
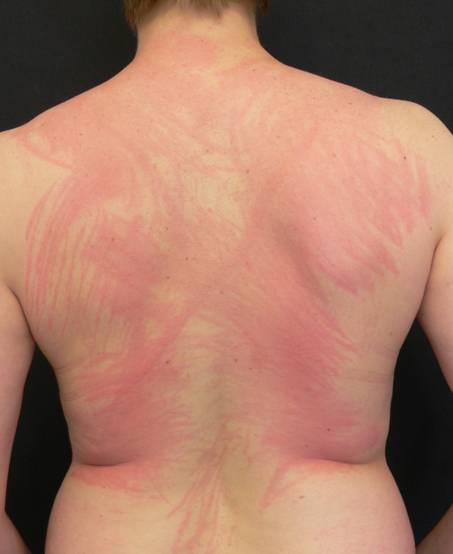
Figura 11 a: a Dermografismo sintomático (Urticaria facticia) (Fuente: Centro de Alergia de la Charité)
Según los datos publicados, el dermografismo sintomático afecta hasta un 5% de la población total y sobre todo a los adultos jóvenes entre 20 y 30 años. En cuanto a la duración del fenómeno, las informaciones disponibles al respecto varían entre un mínimo de 2 y un máximo de 5 años, tratándose meramente de datos estadísticos sin importancia práctica para los casos individuales.
Molestias
Al igual que ocurre con los otros tipos de urticaria, los síntomas del dermografismo sintomático son ronchas pasajeras, eritemas, prurito y/o sensación de ardor. Raramente los pacientes describen una sencación de hormigueo, picaduras y calor. Hay que prestar atención al hecho de que estas alteraciones de la piel nunca se producen de manera espontánea sino exclusivamente en las zonas de la piel poco antes sometidas a los efectos del cizallamiento, es decir donde la ropa ajustada haya frotado sobre la piel o donde ésta haya sido rascada. La intensidad necesaria para que las fuerzas de cizallamiento tengan un efecto desencadenante varía considerablemente. Algunos pacientes dicen que las molestias aparecen después de ducharse. En este caso el chorro del agua o el secarse ya producen un cizallamiento suficiente como para producir las molestias. Otros pacientes tienen que rascarse mucho para que se presenten las alteraciones de la piel.
Las ronchas de los pacientes que sufren de dermografismo sintomático se inician al cabo de segundos hasta pocos minutos pudiendo durar varias horas. Puede observarse a menudo el orden siguiente de las alteraciones de la piel: Tras frotarse o rascarse la piel ésta enrojece (debido al aumento del flujo de sangre), formándose un halo eritematoso que sobrepasa por mucho el lugar de desencadenamiento, para a continuación producirse una roncha que pica. Al principio la roncha es roja volviéndose blancuzca y alcanzando después de unos minutos el cuadro final: una roncha de tonalidad blanca que pica y sobrepasa por poco el lugar de desencadenamiento, centrada en un halo eritematoso. Los síntomas desaparecen en el mismo orden de su aparición: al cabo de un rato disminuye el enrojecimiento de la piel al igual de la intensidad del prurito, desapareciendo finalmente junto con la roncha. Las ronchas brotan a menudo linealmente o en forma alargada correspondiendo su forma al estímulo al que estuvo sometida la piel.
Desencadenantes y causas
En general no es posible encontrar la causa del dermografismo sintomático. Por lo tanto, a diferencia de la urticaria crónica espontánea, no es recomendable proceder a un análisis detallado para identificar la causa subyacente.
Análisis
Es relativamente fácil establecer un diagnóstico al tratarse de dermografismo sintomático puesto que la mayoría de los pacientes ya saben que al rascarse se producen las ronchas. En el marco del análisis médico se recurre a una espátula de madera o a un instrumento especial denominado dermografómetro para ejercer una presión moderada sobre la piel (p. ej. en la zona de la espalda o el antebrazo). Casi todas las personas presentan una reacción de la piel denominada dermografismo (del griego para “escribir sobre la piel”). Pero mientras que las personas sanas producen un “dermografismo rojo” que sólo es una reacción al estímulo mecánico que tuvo lugar y se caracteriza por un enrojecimiento de la piel de breve duración, los pacientes que sufren de dermografismo sintomático reaccionan con ronchas acompañadas del eritema y prurito típico que, a más tardar, desaparecen al cabo de varias horas sin dejar marcas.
¿Cómo es posible determinar el grado de gravedad de la enfermedad y averiguar si el tratamiento es eficaz? Para ello, se utiliza un dermografómetro, p. ej. el FricTest® (www.moxie-gmbh.de). Este aparato consiste en un peine de plástico de forma plana con un total de 4 espigas de plástico de diferente longitud que se aplica pasándolo verticalmente sobre la piel con cierta presión (Figura 11 b). Al cabo de 10 minutos se lee el resultado para cada una de las espigas del peine pudiendo de tal manera determinar el así llamado valor umbral, es decir la fuerza de cizallamiento mínima requerida para producir una roncha.

Figura 11 b: a Dermografismo sintomático (Urticaria facticia) (Fuente: Centro de Alergia de la Charité)
Tratamiento
Debido a los pocos conocimientos disponibles acerca de las causas del dermografismo sintomático no es posible proceder a un tratamiento causal. A todos los pacientes se les recomienda en un principio evitar en lo posible los estímulos que desencadenan las molestias. Sobre todo se trata de evitar cinturones apretados y ropa ajustada que aprieta y frota la piel, llevar las camisetas al revés o utilizar suavizantes para p. ej. las toallas. Debería prestarse atención a una higiene de la piel que sea lo nesesariamente relipidante para evitar el prurito ocasionado por una piel seca. ¿Qué además debería hacerse?
Con la administración de varios medicamentos se intenta evitar por completo la aparición de las molestias, hasta que el dermografismo sintomático desaparezca de por sí. Los más frecuentemente recomendados son los antihistamínicos que no producen fatiga (también antihistamínicos de la segunda generación, como p. ej. loratadina, cetirizina …) en dosis simple. Si siguen las molestias puede aumentarse su dosificación hasta cuatro veces la dosis diaria simple. Si esta medida tampoco tiene el éxito suficiente pueden ayudar otros medicamentos, como p. ej. omalizumab. Lo mejor es consultar a un dermatólogo o alergólogo.
3.2.2 Urticaria por presión
Markus Magerl
La urticaria por presión constituye un tipo de urticaria que debe ser delimitada del dermografismo sintomático. Esta enfermedad de rara frecuencia se caracteriza por la aparición de hinchazones horas después de haber sometido la piel a presión, a menudo profundas y provocando a veces dolores en las articulaciones. Las hinchazones van acompañadas de eritemas y suelen desaparecer por completo recién al cabo de 1 a 2 días. Las ronchas superficiales y típicamente pasajeras como las que aparecen al tratarse de otros tipos de urticaria no se producen en este caso.
La presión necesaria para provocar las molestias es bastante elevada debiendo ser aplicada durante algún tiempo en el mismo lugar
El simple rascarse la piel no puede provocar una urticaria por presión. Para confirmar la sospecha de que se trata de urticaria por presión se realiza un test de presión (Figura 7). Para ello, se coloca un cilindro de 5 kgs de peso sobre el brazo o el muslo que permanece allí durante 15 minutos. Seis horas después un resultado positivo mostraría una fuerte hinchazón enrojecida en el lugar donde se aplicó la presión durante el test.

Figura 7: Prueba de presión al sospechar de que se trata de urticaria por presión (Fuente: Centro de Alergia de la Charité)
El tratamiento de la urticaria por presión representa un desafío. Los antihistamínicos de la segunda generación tienen efecto recién al administrarse dósis elevadas, por lo que a veces deben ser medicadas otras sustancias adicionales. No existe una recomendación de terapia general con medicamentos.
Una ayuda rápida y esencial puede consistir en una disminución de la presión existente, lo que lamentablemente no es posible realizar en todas las situaciones. Debido a que la presión se define como una fuerza definida aplicada en un sector definido, existen dos posibilidades para atenuar la presión: la primera consiste en intentar reducir la fuerza aplicada, la segunda en aumentar la superficie sobre la cual se ejerce la fuerza. Lo importante es calzar zapatos amplios y suaves, utilizar mochilas y bolsos con tirantes acolchados y emprender medidas similares para que ni siquiera ocurran tales alteraciones de la piel. En el caso de la urticaria por presión casi nunca se puede identificar una causa que pudiera hacer posible un tratamiento curativo. Se puede decir que, en general, la urticaria por presión es un tipo poco frecuente de la urticaria, y que suele ocurrir en combinación con la urticaria crónica espontánea.
3.2.3 Urticaria al frío
Marina Abajian
La urticaria al frío es un tipo bastante común de la urticaria física. Como ya lo hace presuponer su denominación, es el frío quien desencadena las alteraciones de la piel, debiendo entender el “frío” en su sentido muy amplio: Todo lo que presente una temperatura menor a la de la piel humana puede ser considerado como frío.
Cada uno de los pacientes que sufren de urticaria al frío se caracteriza por mostrar una temperatura de umbral individual, siendo ésta la temperatura máxima todavía capaz de provocar una roncha en el paciente. Quiere decir: las temperaturas por encima de la temperatura de umbral no provocan la apariencia de ronchas, mientras que las temperaturas por debajo de la temperatura de umbral sí lo hacen. Cuanto más alta sea la temperatura de umbral, más frecuentemente el paciente sufre molestias. Durante el desarrollo de la enfermedad la temperatura de umbral se mantiene relativamente estable pudiendo, no obstante, ser reducida por un tratamiento.
¿Alergia o urticaria al frío?
Los términos “urticartia al frío“ y ”alergia al frío“ se aplican a menudo como sinónimos lo que, sin embargo, no es correcto. La urticaria al frío provoca molestias similares a las de una alergia no siendo por su parte una alergia propiamente dicha. Una alergia consiste en la producción de anticuerpos contra una sustancia desencadenante de las molestias, el alérgeno. Un alérgeno es una sustancia de por sí inofensiva que se encuentra en el ambiente que nos rodea, tratándose a veces de una sustancia natural del cuerpo. El contacto con el alérgeno inicia una reacción alérgica. Debido a que en cuanto al frío no se trata de algo material, no pueden ser producidos anticuerpos contra el frío por lo que no puede existir una alergia al frío. Hasta ahora se desconocen los detalles del mecanismo que causa la aparición de la urticaria al frío. Probablemente los procesos que en el cuerpo ponen en marcha la reacción al frío, acaban de manera indirecta activando los mastocitos en la piel, con el resultado de una liberación de histamina y otras sustancias inflamatorias.
La urticaria al frío es un tipo común de la urticaria física. En los países más fríos (p. ej. en Escandinavia) se produce con más frecuencia, mientras que es una enfermedad menos común en los países con temperaturas más elevadas. Casi el doble de los pacientes de esta enfermedad son mujeres mientras que en la mayoría de los casos ambos sexos sufren de esta enfermedad a la edad de jóvenes adultos. La duración promedia es de aproximadamente 5 a 8 años. En cuanto a su distribución temporal, en nuestras latitudes se observa claramente una concentración en los meses del invierno.
Molestias
La urticaria al frío se caracteriza por la aparición de ronchas y/o hinchazones como consecuencia del contacto directo de la piel o las mucosas con cualquier tipo de frío (aire, agua, objetos, bebidas o alimentos, sudor que se evapora). A veces, las ronchas e hinchazones aparecen mientras que la piel todavía está sometida al frío, pero casi siempre pocos minutos después, desapareciendo al cabo de pocas horas. Generalmente, las reacciones de la piel (ronchas, eritemas, prurito, ardor, hinchazones) se forman sólo en las zonas de la piel sometida al efecto del frío. Es por eso que, en invierno, sobre todo se ven afectadas las manos o la cara que corresponden a las regiones del cuerpo no cubiertas por textilios. Muchos pacientes han reportado que, aparte de la temperatura absoluta, también los cambios abruptos de temperatura, o sea una gran diferencia de la temperatura (la transición de calor a frío), tienen como resultado que se inicien las ronchas.
Complicaciones
La urticaria al frío alberga un riesgo especial que afortunadamente implica muy pocas veces graves complicaciones. Pero cuando el contacto con el frío se produce en grandes partes del cuerpo, como p. ej. al nadar en agua fría, éste puede ser peligroso: el salto al agua fría puede provocar una reacción de urticaria generalizada, es decir que afecta todo el cuerpo, pudiendo llegar hasta causar un shock. Debido a la liberación de histamina se produce una dilatación de los vasos sanguíneos que ocasiona una caída de la presión sanguínea. La formación de las ronchas mismas hace que desaparezca aún más líquido de la circulación sanguínea, lo que tiene como consecuencia una segunda caída de la presión sanguínea. El resultado es una débil circulación sanguínea en los órganos vitales (como cerebro, corazón, riñones) que puede ocasionar inconsciencia y llevar al ahogamiento del paciente.
Las bebidas frescas o el helado pueden provocar hinchazones en la garganta de los pacientes que padecen urticaria al frío. Dichas hinchazones no sólo son susceptibles de ocasionar disfagia, sino también disnea o hasta una oclusión total de las vías respiratorias.
Debe prestarse especialmente atención al internar a los pacientes de urticaria al frío en un hospital, y especialmente al operarlos puesto que las soluciones para perfusiones pueden desencadenar una urticaria al frío al no ser calentadas hasta alcanzar la temperatura corporal antes de su administración por vía intravenosa. Por consiguiente, el anestesista deberá ser siempre informado sobre la existencia de una urticaria al frío.
Desencadenantes y causas
La urticaria al frío ocurre en la mayoría de los casos sin que exista un motivo conocido y produciéndose muy raras veces como consecuencia de otras enfermedades. Aunque en este contexto se hayan reportado en la literatura especializada casos individuales de enfermedades hematológicas, infecciones bacterianas y virales y por parásitos, así como picaduras de insectos en la anterioridad, es cuestionable hasta qué punto éstas tienen realmente un papel causal en el desarrollo de la urticaria al frío.
Análisis
Es relativamente fácil establecer un diagnóstico en el caso de la urticaria al frío. Antes que nada deberá ser comprobado si realmente se trata de urticaria al frío. Para ello se aplican varios procedimientos de prueba de los cuales el denominado test del cubito de hielo es el test más difundido y simple de todos. Consiste en colocar durante 5 minutos un cubito de hielo que se está derritiendo dentro de una bolsita de plástico en la piel del antebrazo del paciente, y pasados 10 minutos observar si se produce una roncha. Mucho más preciso para diagnosticar una urticaria al frío es un aparato de prueba electrónico, el TempTest ® (Figura 13). Este consiste en el contacto con la piel de un aplicador de frío de metal con un perfil de temperatura definido. De tal manera no sólo se puede comprobar que se trata realmente de urticaria al frío, sino también definir con precisión la temperatura de umbral.

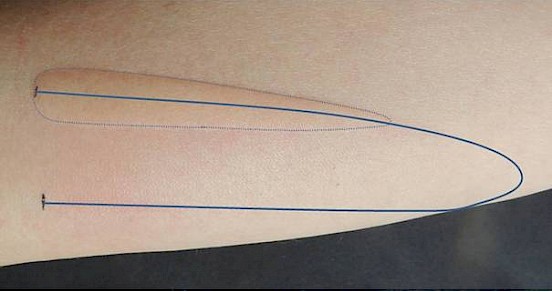
Figuras 13 a y b: TempTest® Aparato para una provocación estándar de frío de la piel. El aparato TempTest® permite la provocación de la piel a temperaturas de 4o C a 44o C. Las temperaturas se generan con elementos Peltier en los extremos abiertos de la “U”. Las temperaturas intermedias forman una estructura a lo largo de la “U”. La longitud de la reacción de la piel corresponde a una cierta temperatura de umbral. Línea continua: trazado de la “U” sobre la piel al realizar el test. Línea discontinua: limitación de las ronchas producidas por el frío. (Fuente: Centro de Alergia de la Charité, www.moxie-gmbh.de)
¿Por qué para los pacientes que padecen urticaria al frío significa una ayuda conocer sus temperaturas personales de umbral? Bueno, la temperatura de umbral es la temperatura de la piel a partir de la cual aparecen las molestias. Quien conoce su temperatura de umbral puede prestar atención a que su piel no alcance dicha temperatura o temperaturas inferiores a ella, y a no exponerse a tales temperaturas. Además, la temperatura de umbral es un indicio de la gravedad de la enfermedad. Cuanto más alta la temperatura de umbral, más activa es la enfermedad. Los conocimientos que se disponen acerca de la temperatura de umbral pueden ayudar a evaluar bastante precisamente el éxito de la terapia y encontrar el mejor tratamiento. Hay casos escasos de urticaria al frío en los que la piel no reacciona al ser expuesta localmente a los efectos del frío. Entonces, a veces es recomendable prolongar la duración de la provocación o recurrir a un test de provocación diferente (pulsera de frío, cámara de frío).
Tratamiento
Lo más importante es que los pacientes de urticaria al frío estén bien informados sobre su enfermedad y eviten el contacto con el frío. Para ello, deberán p. ej. llevar en tiempos de bajas temperaturas ropa abrigada, guantes, gorros y bufandas, evitar baños en agua fría así como comidas y bebidas heladas. No obstante, en la vida cotidiana no es posible evitar por completo todos los estímulos – especialmente si se dispone de una temperatura de umbral elevada. Puesto que se desconocen las causas de la urticaria al frío permaneciendo por lo general desconocidas, el centro de interés del tratamiento es evitar la aparición de los síntomas.
A los pacientes de urticaria al frío se les aconseja a menudo someterse a un tratamiento antibiótico, p. ej. con doxiciclina, que quizás sea razonable porque puede lograrse una curación de la urticaria. Pero hasta el momento no se han realizado buenos estudios sobre el tema, y debe presuponerse que menos de la mitad de los pacientes llegue a estar sin molestias.
Para protegerse de la aparición de ronchas, prurito e hinchazones después de haber tenido contacto con el frío los pacientes deberán tomar diariamente (o antes del contacto con el frío) un antihistamínico que no produzca fatiga. Para garantizar un nivel suficiente de protección, en el caso de algunos pacientes es necesario aumentar la dosis, como p. ej. dos o hasta cuatro comprimidos por día. Los antihistamínicos protegen del efecto que causa la histamina que, al tratarse de pacientes que sufren de urticaria al frío, se libera en la piel tras haber tenido contacto con el frío, provocando ronchas y prurito (véase el apartado 1.3 “Los mastocitos como células clave de la urticaria”). El preparado omalizumab resulta tener una buena eficacia en el tratamiento de los pacientes de urticaria al frío, igual que en el de la urticaria crónica espontánea. Sin embargo, omalizumab aún no ha sido aprobado explícitamente para el tratamiento de la urticaria al frío.
Otro tipo de tratamiento de la urticaria al frío es el tratamiento de acostumbramiento al frío que consiste en duchas diarias de agua fría para disminuir la sensibilidad de la piel al frío. Sin embargo, este tratamiento no es nada fácil de realizar, supone algunos riesgos y debe llevarse a cabo bajo condiciones clínicas. No debería ser aplicado por cuenta propia sino siempre recurriendo a un alergólogo o dermatólogo.
En casos graves de urticaria al frío se recomienda llevar siempre consigo una medicación de emergencia. Estos sets de emergencia suelen contener un preparado de cortisona así como un antihistamínico. Para mantener bajo control los ataques graves también puede resultar útil llevar consigo un autoinyector de adrenalina.
3.2.4 Urticaria solar
Karsten Weller
Sol y ronchas
La urticaria solar pertenece a los tipos poco frecuentes de la urticaria física. Se caracteriza por la aparición de las ronchas y el prurito que son típicos de la urticaria después de haberse sometido la piel al efecto de la luz (en especial luz solar). De vez en cuando y en lenguaje común, la urticaria solar se denomina también (equivocadamente) “alergia al sol”.
De urticaria solar pueden sufrir personas de todas las edades. Puede que de la urticaria solar estén más frecuentemente afectadas las mujeres que los hombres. Pero en total, aún se dispone de muy poca información acerca de la distribución por sexos y duración de la urticaria solar. Los pacientes de urticaria solar suelen padecer muchos años esta enfermedad, en parte hasta décadas. Muchos de ellos sufren aparte de otros tipos de urticaria, como p. ej. del dermografismo sintomático (urticaria facticia).
Molestias
Una urticaria solar comienza típicamente muy de repente en primavera o verano. Pocos segundos a minutos tras haber sido sometida la piel a los efectos de la luz (UVA, UVB o luz visible) aparecen en las zonas de la piel expuestas a la luz ronchas que pican. En casos poco frecuentes, recién al cabo de varias horas tras la insolación se producen las ronchas. En cambio, la piel completamente protegida de la luz por lo general no presenta alteraciones. La ropa liviana no siempre detiene por completo los rayos UV y la luz visible de manera que puede suceder que la urticaria solar también aparezca en las zonas del cuerpo ”cubiertas“. Al terminarse la insolación también suelen desaparecer las molestias en el plazo de una a dos horas. Si la intensidad de radiación es menos elevada también pueden ocasionarse sólo enrojecimientos, por lo que no es siempre fácil distinguir la urticaria solar de otras reacciones de la piel causadas por lal luz. Una exposición a la radiación desencadenante de las molestias de todo el cuerpo puede llegar a provocar síntomas aun más graves, como p. ej. disnea, mareos o un choque anafiláctico.
A través de tests de luz se descubrió que los pacientes con frecuencia sólo reaccionan a una parte del espectro de luz, es decir sólo a la radiación dentro de una cierta gama de longitudes de onda, siendo éste el espectro de acción. Algunos pacientes de urticaria solar presentan un espectro de acción dentro de la gama de longitudes de onda de la luz visible, mientras que otros sólo reaccionan a la radiación UVA que para nosotros es invisible (con una longitud de onda de 340–400 nms), o a la radiación UVB (280–320 nms) (Figura 14 a). De vez en cuando sucede que los pacientes reaccionan tanto a la luz visible como a la radiación UV.
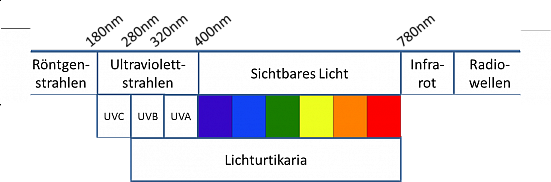
| Röntgenstrahlen | Rayos X |
| Ultraviolettstrahlen | Rayos ultravioleta |
| Sichtbares Licht | Luz visible |
| Infrarot | Infrarrojo |
| Radiowellen | Radioondas |
| Lichturtikaria | Urticaria solar |
Figura 14a:Longitudes de onda de la luz. Las molestias producidas por la urticaria solar pueden ser provocadas por la luz visible o también por los rayos UV-A o UV-B. (Fuente: Centro de Alergia de la Charité)
Es interesante que hay pacientes que reaccionan con una urticaria exclusivamente al ser expuestos a la luz solar mientras que la luz artificial la toleran sin dificultad alguna. Para casi un 70% de los pacientes de urticaria solar existe, aparte del espectro de acción, una gama de longitudes de onda definida que suprime la aparición de ronchas, lo que se conoce como el ”espectro de inhibición“. Las longitudes de onda del espectro de inhibición son casi siempre más largas que las del espectro de acción: si p. ej. el espectro de acción está ubicado dentro del rango de la radiación UVA, con longitudes de onda alrededor de 320–400 nms, el espectro de inhibición podría estar ubicado dentro del rango de la luz visible (400–780 nms). En el caso de la mayoría de los pacientes de urticaria solar una inhibición del desarrollo de la urticaria sólo se da si la irradiación dentro de la gama del espectro de inhibición se realiza inmediatamente después de tener lugar la irradiación dentro de la gama del espectro de acción.
Posibilidades de confusión
Al tratarse de la urticaria al calor que es un tipo muy poco común de la urticaria física, se producen ronchas y prurito en las zonas de la piel expuestas al efecto del calor (p. ej. agua o aire caliente). Por consiguiente, al ocurrir la urticaria al calor en verano, puede ser confundida con la urticaria solar. Mientras que en el caso de la urticaria solar sólo las zonas de la piel expuestas a la luz suelen estar afectadas, cuando se trata de urticaria al calor las ronchas aparecen más bien en la piel cubierta por la ropa (generación de calor). En caso de duda deberían hacerse pruebas de calor y luz para llegar a un diagóstico fiable. A veces, las alteraciones de la piel que se presentan en el caso de la denominada erupción polimorfa solar (fotodermatosis) son similares a las de la urticaria solar, siendo una característica de la primera que las molestias duran más tiempo (¡días!). Lo mismo sucede con los eccemas fotoalérgicos o fototóxicos de contacto y con las enfermedades raras como lupus eritematoso y las porfirias.
Causas
Al contrario de la urticaria crónica espontánea muy poco se sabe sobre una posible relación de la urticaria solar con infecciones, aditivos alimentarios, alergias u otras causas. Por esta razón, en la mayoría de los casos la urticaria solar se califica de “idiopática” (= de causa desconocida) no recomendando proceder a una búsqueda de las causas.
Análisis
Para diagnósticar la urticaria solar debería realizarse una prueba de luz que consiste en irradiar la piel (o partes de la piel) con luz de diferentes longitudes de onda para identificar el rango de longitud de onda que desencadena las molestias. Se aplica una “escala de luz” en la piel que normalmente no está expuesta a la luz solar, p. ej. en la espalda o el trasero (Figura 14 b). La prueba de luz puede dar resultados positivos, es decir causar síntomas cutáneos, también en el caso de que existan otras enfermedades cutáneas que se deben al efecto de la luz. Pero lo típico de la urticaria solar es que al cabo de pocos minutos tras la irradiación se inicien ronchas en la piel sometida a la prueba, que son pasajeras y desaparecen casi siempre después de 1-2 horas.
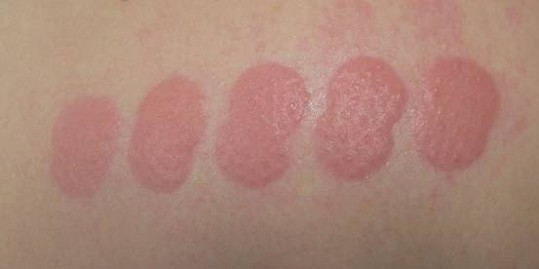
Figura 14b: Ronchas tras realizar una prueba tipo “escala de luz”, es decir una prueba con diferentes dosificaciones de luz UV. Es obvio que la paciente reaccionó con ronchas al ser aplicados los rayos UV-B.
Tratamiento
Puesto que todavía no se conocen los detalles del mecanismo que causa la aparición de la urticaria solar, no existe actualmente una terapia de reconocido valor terapéutico para combatir la causa de la enfermedad. Por lo tanto se intenta o evitar la erupción de la urticaria con métodos de protección solar, o aliviar los síntomas.
Una posibilidad relativamente fácil de protegerse de la exposición solar es la aplicación de cremas solares con un factor de protección solar elevado y un filtro de banda ancha, así como llevar ropa adecuada y sombreros, y mantenerse sobre todo en la sombra. Lamentablemente, estas medidas tienen la mayor eficacia en los pacientes que reaccionan a la luz ultravioleta sin ser de gran ayuda en el caso de la urticaria que se desencadena por los efectos de la luz visible.
Otra posibilidad de tratamiento sintomático es la toma de antihistamínicos que bloquean el impacto producido por la histamina. En principio, aparte de los antihistamínicos, puede recurrirse en el tratamiento a todos los medicamentos que en la actualidad se recomiendan también para la urticaria crónica espontánea.
Una terapia alternativa que puede tener éxito pero que no es nada fácil poner en práctica es el tratamiento de acostumbramiento a la luz. Esta terapia consiste en la exposición periódica a la luz con las longitudes de onda causantes de las molestias (fototerapia), al principio de parte del cuerpo, más tarde de todo el cuerpo. La irradiación intensiva tiene como resultado un acostumbramiento de la piel a la luz disminuyendo de tal manera el riesgo de que se osasionen ronchas. Un inconveniente de esta terapia es que al suspender el tratamiento deja de tener éxito y, por otro lado, los tratamientos duraderos con luz tienen la fama de tener efectos secundarios negativos a largo plazo.
3.2.5 Urticaria colinérgica
Sabine Altrichter
Entre los tipos inducibles de urticaria también figura la urticaria colinérgica. A veces, la urticaria colinérgica se conoce como “urticaria por sudor” o “urticaria refleja por calor“. La urticaria colinérgica ocasiona ronchas y prurito a causa del aumento de la temperatura corporal, p. ej. por sudar tras el deporte o cargas emocionales de los pacientes.
La urticaria colinérgica no es una enfermedad rara; forma parte de los tipos de urticaria crónica más frecuentes. Afecta a ambos sexos, sobre todo a personas jóvenes entre 15 y 25 años. Según un estudio realizado por la Universidad Libre de Berlín, más de una de cada diez personas entre 15 y 35 años sufren de urticaria colinérgica. Pero son pocas las personas quienes consultan a un médico por esta enfermedad puesto que los síntomas, en muchos casos, no son lo suficientemente molestos como para afectar considerablemente la calidad de vida. Esto se ve confirmado por la obervación de que sólo un 0,2% de los pacientes de las clínicas de dermatología padecen urticaria colinérgica. Las observaciones a largo plazo dieron como resultado que la urticaria colinérgica suele tener una duración larga, con un promedio de aproximadamente 8 años. Casi un 30% de los pacientes sufren de molestias hasta durante más de 10 años. Afortunadamente, en la mayoría de los casos el nivel de gravedad de la enfermedad disminuye con el tiempo. Algunos pacientes han notado una mejora de sus síntomas en verano lo que posiblemente se debe a que el cuerpo en las temporadas de temperaturas elevadas está aclimatizado al calor.
La urticaria colinérgica se produce raras veces con una frecuencia familiar incrementada. Lo interesante es que casi la mitad de los pacientes de urticaria colinérgica también presentan la predisposición hereditaria al desarrollo de enfermedades como rinitis alérgica, neurodermitis o asma bronquial (las llamadas ”enfermedades atópicas”). En los otros tipos de urticaria no ha sido observada una relación similar. A veces, la urticaria colinérgica se presenta también junto con otros tipos de urticaria física, y en algunos casos también junto con la urticaria crónica espontánea.
Molestias
La urticaria colinérgica suele ocasionar ronchas pequeñas con un tamaño no superior al de la cabeza de un alfiler, rodeadas típicamente de un gran halo eritematoso. Las alteraciones de la piel ocurren habitualmente al cabo de 2 a 20 minutos tras producirse el sudor, preferentemente en el cuello y tronco. Muchos pacientes perciben poco antes prurito o la sensación de hormigueo o ardor en la piel. Con el enfriamiento las ronchas desaparecen dentro de unos minutos hasta horas sin dejar marcas. Durante los ataques leves el paciente sólo experimenta algunas pocas ronchas sobre todo en el tronco, mientras que durante los ataques graves todo el cuerpo puede estar afectado. Afortunadamente, son poco frecuentes los casos en los que se inician síntomas más graves como angioedemas (= hinchazones profundas de la piel), trastornos respiratorios, náuseas, dolores de cabeza o colapso circulatorio.
Posibilidades de confusión
La urticaria colinérgica puede ser fácilmente confundida con la urticaria al calor y al frío, urticaria solar, o también urticaria crónica espontánea, sobre todo, cuando se debe al estrés. La urticaria colinérgica tiene algunos aspectos en común con la anafilaxia inducida por esfuerzos físicos, una reacción que depende de la actividad de los mastocitos que puede provocar un choque alérgico tras la absorción de un alérgeno (a menudo trigo) en combinación con esfuerzo físico. Es también posible que se produzcan ronchas. El esfuerzo físico solo no causa las molestias de los pacientes de esta enfermedad.
Desencadenantes y causas
Al contrario de la urticaria crónica epontánea que ocasiona alteraciones de la piel sin estímulo externo, las molestias típicas de la urticaria colinérgica aparecen siempre a causa de un factor desencadenante, es decir, los pacientes de urticaria colinérgica pueden ocasionar de manera controlada la aparición de las molestias. Los factores desencadenantes de las molestias al tratarse de urticaria crónica pueden ser calor (p. ej. ropa gruesa de invierno, un baño caliente), esfuerzo físico, alimentos muy condimentados o emociones fuertes como excitación o susto. Al contrario de la urticaria crónica epontánea son pocos los conocimientos disponibles acerca de las causas subyacentes de la urticaria colinérgica.
Análisis
La prueba más aplicada para el diagnóstico de la urticaria colinérgica es la prueba de esfuerzo (Figura 15). Lo ideal es recurrir a una bicicleta ergométrica (bicicleta de entrenamiento), pero también es posible subir escaleras o correr. Recientemente se desarrolló una prueba de esfuerzo de 30 minutos de duración con control del pulso que permite, aparte de establecer un diagnóstico, también evaluar el nivel de gravedad de la urticaria colinérgica. Esta prueba consiste en una provocación en bicicleta con un aumento del pulso hasta 170 latidos por minuto. El tiempo que transcurre hasta la aparición de las ronchas corresponde al nivel de gravedad de la enfermedad: cuanto más rápidamente aparezcan las ronchas, más alto es el nivel de gravedad de la urticaria colinérgica.
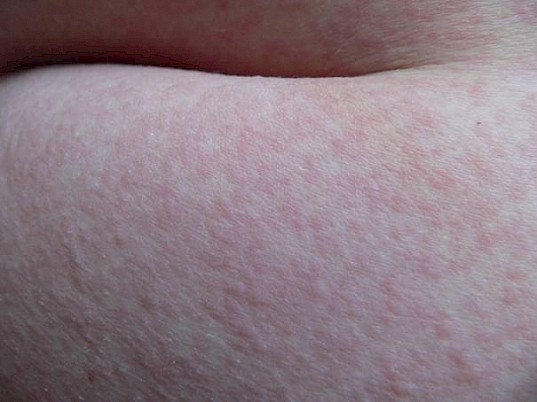
Figura 15: Ronchas típicas como resultado de una prueba de esfuerzo de una paciente de urticaria colinérgica. (Fuente: Centro de Alergia de la Charité)
Otra posibilidad de realizar una prueba es dejarlo al paciente que tome un baño caliente o que vaya a la sauna, donde las ronchas se producen por el calentamiento pasivo. Sin embargo, hoy en día este método no suele aplicarse a menudo porque, al contrario de la prueba en bicicleta ergométrica, sólo permite sacar conclusiones aproximadas en cuanto al nivel de gravedad de la enfermedad, siendo aún más complicada su realización.
Además, en los centros de urticaria se realizan pruebas cutáneas. Al recibir inyecciones intradérmicas de las así llamadas sustancias colinérgicas (p. ej. metacolina, acetilcolina o pilocarpina), los pacientes de urticaria colinérgica pueden reaccionar con ronchas en el lugar de la inyección. Lamentablemente, los resultados de esta prueba son a menudo falsos negativos, es decir que no se producen ronchas aunque el paciente sí sufra de urticaria colinérgica. Por consiguiente, esta prueba cutánea sólo es recomendable para comprobar el diagnóstico.
Además, existe una prueba cutánea que se lleva a cabo con sudor autólogo que consiste en inyecciones intradérmicas de un poco de sudor propio en diferentes dilusiones, como si se tratara de un test de alergia, lo que en algunos pacientes provoca la aparición de ronchas. Esta reacción es un indicio de una (auto)alergia al propio sudor.
¿Todos los resultados son negativos a pesar de estar seguro/a de sufrir de una urticaria colinérgica? En este caso puede suceder que las pruebas hayan sido realizadas en el tiempo que se denomina “período refractario” de la piel. El período refractario es el período que le sigue a un ataque fuerte de urticaria. Durante este período los mastocitos de la piel no son capaces de liberar nuevamente la histamina, debiendo “recuperarse” para poder volver a reaccionar a estímulos. Aún se desconoce si en la fase refractaria falta la histamina u otro agente desconocido para que se desencadene la activación de los mastocitos (p. ej. un neuropéptido o alérgeno). Por eso se deberían realizar pruebas de esfuerzo solamente si desde el último ataque de urticaria colinérgica transcurrieron por lo menos 24 horas.
Tratamiento
Lamentablemente, debido a la falta de conocimientos sobre las causas subyacentes, en la mayoría de los casos de urticaria colinérgica raramente es posible lograr una aproximación para llegar a una terapia causal y, por consiguiente, a la curación de esta enfermedad. Casi siempre debe recurrirse a un tratamiento de las molestias (terapia sintomática).
Antihistamínicos:
En el tratamiento de la urticaria colinérgica los antihistamínicos modernos son la terapia de primera elección ya que evitan que la histamina desarrolle su efecto desencadenante de las ronchas. En este contexto, varios preparados demostraron su eficacia. Si un antihistamínico determinado no garantiza una protección satisfactoria puede probarse qué sustancia de las otras disponibles alivia las molestias con el mejor resultado.
Muchos pacientes toman antihistamínicos a diario o como precaución antes del deporte o actividades que suelen provocar ronchas. Un comprimido suele ser suficiente para suprimir por completo los síntomas. En general, los métodos de terapia de la urticaria colinérgica se basan en las recomendaciones de la directriz para el tratamiento de la urticaria crónica espontánea. No obstante, la urticaria colinérgica se caracteriza por unas particularidades que en casos individuales permiten desviarse de las recomendaciones de terapia para tener éxito en el tratamiento:
- Ketotifeno: Ketotifeno es un antihistamínico y, a la vez, se considera como una sustancia estabilizadora de los mastocitos. En algunos casos resultó ser eficaz en el tratamiento de la urticaria colinérgica, también para los pacientes que no responden a la administración de otros antihistamínicos. Debido a que provoca fatiga, Ketotifeno es un medicamento de segunda elección debiendo por lo tanto aplicarse sólo en casos excepcionales.
- Agentes anticolinérgicos: bromuro de clidinio y bromuro de butilescopolamina han sido administrados con éxito en casos aislados de urticaria colinérgica. Estos medicamentos, entre otras cosas, consigen reducir la sudoración teniendo como efectos secundarios no deseados eritemas, sensación de pesadez, trastornos visuales, taquicardia y sequedad de boca. No existen experiencias a largo plazo o estudios con un gran número de pacientes que hayan consumido estos medicamentos.
- Otros medicamentos: hubo casos particulares en los cuales se tuvo éxito en la terapia con la administración de propranolol (betabloqueador), maprotiline (antidepresivo tetracíclico con efecto antihistamínico) y clordiazepóxido (benzodiacepina). Sin embargo, para poder valorar el beneficio terapéutico que aportarían estos medicamentos, deberían realizarse estudios con un mayor número de pacientes.
- Hardening – Aprovechar el período refractario: otra posibilidad de controlar los síntomas de la urticaria colinérgica consiste en aprovechar el período refractario, es decir el tiempo durante el cual los mastocitos no son capaces de liberar la histamina. Algunos pacientes aprovechan estas circunstancias y provocan de forma controlada (p. ej. haciendo gimnasia) un ataque de urticaria para estar a continuación durante hasta 24 horas sin ronchas. Pero es más recomendable hacer esfuerzo físico con regularidad manteniéndose por debajo del umbral (es decir sin que se produzcan molestias). Si este tipo de terapia se considera como un programa de ejercicio diario pueden ser prevenidos los graves ataques de ronchas.
3.2.6 Otros tipos de urticaria
Cabe mencionar entre estos tipos los angioedemas vibratorios que son muy poco comunes y ocasionan hinchazones profundas inducidas por vibraciones de la piel, la urticaria por contacto que produce ronchas sólo por tener contacto la piel con ciertas sustancias, p. ej. alimentos, así como la urticaria acuagénica donde se ocasionan ronchas y prurito tras el contacto con agua. Algunos tipos son tan poco comunes que muchos dermatólogos, a lo largo de su vida profesional, no tuvieron nunca que tratar a un paciente que sufría de un tal tipo de urticaria.
Volver a la información general.






 English
English Deutsch
Deutsch Francais
Francais Español
Español



